Норма сахара при беременности
При первом же визите к гинекологу у всех беременных исследуют гликемию (сахар крови — гр. glykys сладкий + haima кровь ) натощак.
При этом, будущая мама может услышать: «У Вас сахар крови 5,1 ммоль/л, это выше нормы».
Как же так?
Вроде и показатель «невысокий». Но все дело в том, что целевые показатели гликемии у беременных и не беременных женщин отличаются.
Нормальный уровень сахара венозной плазмы крови у беременной натощак — строго ниже 5,1 ммоль/л. (следует отметить, что перед сдачей анализа можно пить ТОЛЬКО негазированную воду. Чай, кофе и др. — под запретом).
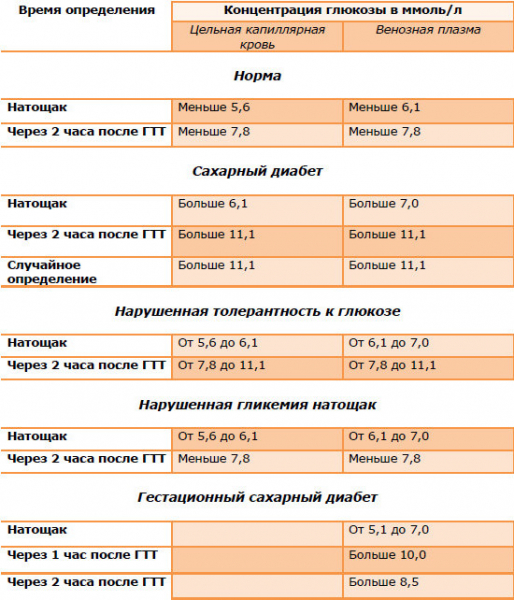
Если уровень сахара венозной плазмы крови ≥ 5,1 ммоль/л, но ниже 7,0 ммоль/л — ставят диагноз гестационный сахарный диабет.
В некоторых случаях проводят оральный глюкозотолерантный тест (ОГТТ) для подтверждения диагноза, но это не является обязательным.
Норма сахара в крови у беременных по новым нормативам: таблица оптимальных показателей
Согласно клиническим исследованиям, показатели глюкозы у женщины в период вынашивания ребенка в большинстве случаев выходят за допустимые рамки в большую сторону.
Подобное состояние связывают с гормональными перестройками, характерными для этого времени. Какова норма сахара в крови у беременных, как ее проверить и что необходимо для коррекции показателей, рассмотрено далее.
Допустимые цифры
Норма сахара в крови при беременности немного не вписывается в общепринятые нормативы.
Рекомендованные показатели (в ммоль/л):
- до поступления пищи в организм – не выше 4,9;
- 60 минут после еды – не выше 6,9;
- 120 минут после еды – не выше 6,2.
- Нормальный сахар при развитии гестационного диабета (в ммоль/л): натощак – не выше 5,3;
- 60 минут после еды – не выше 7,7;
- 120 минут после еды – не выше 6,7.
Уровень гликозилированного гемоглобина (средний показатель глюкозы за последний квартал) не должен превышать 6,5%.
Важно!
Допускается наличие глюкозурии (сахара в моче), но не более 1,7 ммоль/л. У женщин в момент отсутствия беременности этот показатель должен быть равен 0.
Уровень гликемии может изменяться в обе стороны. При пониженных показателях говорят о гипогликемии. Это опасно не только для матери, но и для ребенка, который не получает необходимого количества энергетических ресурсов.
Критерии диагностики гестационного сахарного диабета и его причины
Гестационный сахарный диабет — когда сахар крови натощак равен или более 5,1 ммоль/л и менее 7,0 ммоль/л,
Через 1 час после ОГТТ (оральный глюкозотолерантный тест) равен или более 10,0 ммоль/л,
Через 2 часа после ОГТТ равен или более 8,5 ммоль/л и менее 11,1 ммоль/л.
Если уровень сахара в крови выше или равен 7,0 ммоль/л, проводят повторный забор крови из вены натощак и через 2 часа после еды с определением гликемии.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Если сахар крови повторно будет 7,0 ммоль/л и выше, а через два часа после еды 11,1 ммоль/л и выше, ставится диагноз манифестный сахарный диабет.
Все исследования должны проводиться по венозной плазме крови. При оценке показателей сахара крови из пальца — данные не информативны!
Так почему же у здоровой женщины, у которой ранее сахар крови был всегда в норме, возникает его повышение?
На самом деле, повышение сахара крови (гипергликемия) во время беременности — в настоящее время частая ситуация. Согласно статистике, около 14-17 % всех беременностей протекает в условиях гипергликемии.
Беременность — это состояние физиологической (связанной с физиологией организма, с его жизнедеятельностью) инсулинорезистентности (снижение чувствительности тканей к инсулину).
Разберем этот термин, чтобы было понятно. Глюкоза — это источник энергии для клеток нашего организма. Но из крови глюкоза самостоятельно в клетки попасть не может (исключение — клетки сосудов и головного мозга).
И тут ей на помощь приходит инсулин. Без этого гормона клетка «не узнает» полезную и нужную ей глюкозу. Говоря простым языком, инсулин «открывает двери» клетки для прохождения в нее глюкозы. Клетка получает свою энергию, а уровень сахара в крови снижается. Таким образом, инсулин обеспечивает поддержание нормального уровня гликемии.
Инсулинорезистентность — это состояние, при котором клетки частично «не узнают» инсулин.
В итоге клетки недополучат свою энергию, а уровень сахара в крови будет расти. «Виноваты» в физиологической инсулинорезистентности гормоны, которые вырабатывает новый орган беременной женщины — плацента.
Ввиду такого действия гормонов на клетки, выработка инсулина в крови повышается для «преодоления» инсулинорезистентности.
В норме этого оказывается достаточным, и когда глюкоза поступает в клетки — уровень сахара в крови снижается. Но у некоторых беременных женщин, несмотря на повышенный синтез инсулина, преодоления инсулинорезистентности не происходит, сахар в крови остается повышенным. Манифестный сахарный диабет — это впервые выявленный сахарный диабет во время беременности, и его возникновение не связано с физиологической инсулинорезистеностью.
Это тот же сахарный диабет, который возникает и вне беременности — сахарный диабет 2 или 1 типа. При повышении уровня сахара крови у мамы повышается гликемия и уровень инсулина в крови у плода. В итоге это ухудшает течение беременности и вредит здоровью ребенка.
Чем опасен гестационный сахарный диабет
На разных этапах беременности последствия при болезни отличаются:
1. Предимплантационный период (5 дней после оплодотворения): передача по наследству предрасположенности к диабету; хромосомные мутации; генные мутации.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
2. Эмбриональный период (до конца 8 недели) – этап образования маточно-плацентарного кровообращения Проблемы с образованием матки и кровоснабжением.
3. Ранний (с 9-той до 28-й недели) и поздний фетальный период ( с 29-й до 40-й недели) увеличение веса будущего малыша; синдром опережения внутриутробного развития; диабетической фетопатии (многоводие, отечность тканей, органомегалия) – основная причина перинатальных потерь у женщин с ГСД.
Уровень НвА1с — хороший индикатор гликемического контроля. Запомните: чем выше его уровень (%), тем выше риск появления внутриутробной патологии. Поэтому желательно провести предварительный скрининг на гестационный диабет.
Какие факторы риска развития ГСД
Вам стоит быть осторожными и особенно следить за своим состоянием во время беременности, если у вас:
- ожирение (> 80/90 кг или>120/115% от идеального веса) до беременности, особенно в возрасте до 25 лет;
- возраст (старше 25 – 35 лет);
- СД в семейном анамнезе (у близких родственников);
- гестационный СД в анамнезе; повышение толерантности к глюкозе крови (гликемии) в течение суток или утром натощак во время беременности;
- глюкозурия (наличие глюкозы в моче) два раза и более во время беременности;
- макросомия плода (когда ваш малыш весит больше 4-4,5 кг) во время настоящей беременности или в анамнезе;
- рождение детей с массой тела 4 – 4,5 кг;
- мертворождение в анамнезе;
- рождение детей с врожденными пороками развития в анамнезе.
Заметили у себя что-то из признаков гестационного диабета? Давайте оценим факторы риска:
- Высокий риск развития ГСД — женщины, имеющие более 2 факторов риска.
В таких случаях пероральный тест на толерантность к глюкозе (ПТТГ) нужно проводить при выявлении беременности и на 24-28 её неделе.
- Умеренный или средний риск развития ГСД — женщины, имеющие 1- 2 фактора риска.
ПТТГ с 75 г глюкозы проводится на 24-28 недели беременности.
- Низкий риск (нет факторов риска).
Достаточно провести ПТТГ с 75 г глюкозы на 24-28 неделе беременности.
Почему важно проводить оценку показателей уровня глюкозы в крови именно на 24-28 неделе беременности
Это связано с особенностями обмена веществ в организме женщины:
- глюкоза из крови матери постоянно проходит в кровеносную систему будущего малыша на протяжении всей беременности;
- инсулин от матери к ребёнку через плаценту не проходит;
- у будущей мамы существует физиологическая инсулинорезистентность (в результате повышения гормонов плаценты). И наибольшая концентрация контринсулярного гормона (вещества, которое подавляет действие инсулина) именно на 24-28 неделе беременности.
Как проводится диагностика гестационного диабета
Выставляется на основании теста с нагрузкой 75 г глюкозы — перорального глюкозотолерантного теста (ПТТГ). И бояться его не стоит. Он абсолютно безопасен как для матери, так и для будущего малыша.
Как правильно проводить самоконтроль гликемии
Самоконтроль гликемии возможен при помощи глюкометра. В аптеке можно выбрать глюкометр, который будет подходить конкретно вам. Простой и быстрый или более сложный, который сохраняет значения измерений и поможет построить гликемическую кривую. Но какой бы ни был глюкометр, лучше всего начать вести дневник самоконтроля гликемии и дневник питания.
Что такое дневник питания
Это обычная тетрадь, в которой на одной странице записывают все замеры сахара крови с указанием дат и времени измерения (перед едой, через час после еды, перед сном).
На другой странице пишут дневной рацион с указанием времени употребления пищи (завтрак, обед, ужин или перекус) и количества продукта (обязательно) + калорийность, содержания белков, жиров и углеводов (желательно).
Какие особенности диеты при гестационном сахарном диабете

Диета при ГСД совсем несложная. Существует 12 простых правил питания для будущих мам:
1. Забудьте про голодание и большие перерывы между приемами пищи.
2. Последний прием пищи — за час до сна — это белок (мясо, рыба, яйцо, творог) + сложные углеводы (не разваренные крупы, макароны, черный, цельнозерновой хлеб, овощи, бобовые). Если есть ожирение — последний перекус перед сном — белок + овощи.
3. Свести к минимуму или отказаться полностью от сладостей (мед, сахар, сладкая выпечка, мороженое, шоколад, варенье), сладких напитков (соки, морсы, газировка), разваренных круп/макарон, картофельного пюре, белого хлеба, белого риса.
4. Кратность приема пищи — не менее 6 раз в день! (3 основных + 3 перекуса)
5. Нельзя допускать углеводного голодания, углеводы нужно есть обязательно, но правильные!
Это не разваренные крупы, макароны, картофель, черный и цельнозерновой хлеб, овощи, бобовые, жидкие несладкие молочные и кисломолочные продукты. Рекомендовано употреблять углеводы в небольшом количестве каждые 3-4 часа ( в общем около 350-500 грамм в сутки).
6. Жиры при нормальной массе тела должны составлять около 45% суточного рациона, при ожирении — 25-30%.
7. Обязательна белковая пища — не менее 70 гр белка за сутки (нежирное мясо птицы или рыбы, творог, твердые сыры, яйца).
8. Фрукты употреблять с низким гликемическим индексом в небольших количествах (не рекомендованы виноград, черешня, арбуз, дыня, инжир, хурма, бананы). Лучше сочетать с белковой пищей (например, с творогом, творожная запеканка с фруктами).
9. Сухофрукты — не более 20 грамм сухофруктов за 1 прием в основные приемы пищи. А все потому, что сухофрукты очень калорийны. И если в качестве перекуса — сочетать с белком (например, с творогом). Не чаще 2 раз в сутки.
10. Шоколад — только горький, не более 3 долек (15 грамм) за 1 прием, не чаще 2 раз в сутки. В основной прием пищи или в сочетании с белком (например, с творогом).
11. Рекомендовано соблюдать «правило тарелки». Это правило заключается в том, что в каждый основной прием пищи необходимо употреблять продукты, богатые клетчаткой (овощи), белки, жиры и углеводы. При этом, большую часть тарелки (1/2) должны занимать овощи. А все потому, что они — главные источник полезных углеводов и клетчатки.
12. Обязательны физические нагрузки — прогулка утром и вечером по 30 минут. Но помните! Все рекомендации — обобщенные. Все вопросы относительно ведения беременности у больных гестационным диабетом желательно решать на приёме у эндокринолога. Если при соблюдении диеты не удаётся достигнуть целевых показателей гликемии Врач назначает инсулин.
И пугаться этого не стоит!
Никакого вреда ни маме, ни будущему малышу инсулин не принесёт. Не стоит забывать, что главное в лечении гестационного диабета —достижение стабильных показателей уровня сахара в крови. Какая прибавка в весе в период беременности считается нормой
Если ваш вес до беременности по показателю индекса массы тела соответствовал норме, то оптимальной прибавкой за время беременности будет 11-16 кг. Если у беременной женщины уже был лишний вес или ожирение, то ей рекомендуется поправиться не более чем на 7-8 кг.
После родов рекомендуется ли повторно пройти тестирование на сахарный диабет
Да, обязательно! И сделать это нужно через 6-12 недель. Важно понимать, что гестационный диабет при беременности — признак того, что у женщины есть повышенный риск развития сахарного диабета 2 типа.
Счастливое материнство с диабетом — не миф и не фантазия. Диабет беременных — состояние, которое можно контролировать. Инструкция для безопасной беременности проста, вам необходимо только немного усилий и терпения.


