
Симптомы панкреатита
Панкреатит - это один из признаков заболеваний поджелудочной железы. Это термин, применяется в медицине, что по-латыни обозначает как «панкреас» что значит, поджелудочная железа.
Причины панкреатита в закупорки протоков поджелудочной, что нарушает выработку гормонов и ферментов, так называемого панкреатического сока. Из-за того что выработка ферментов затруднена по целому ряду причин, эти панкреатические ферменты участвующие напрямую в процессе пищеварения, находясь в активной фазе «поедают», переваривают саму поджелудочную, разрушая ее собственную ткань.
По статистике каждая четвертая женщина и каждый восьмой мужчина сталкивается с симптомами воспаления поджелудочной железы
Панкреатит симптомы и лечение заболевания напрямую зависят от стадии поражения самой поджелудочной железы, степени ее разрушения патологическими изменениями и деструктивными процессами, отсюда и назначается соответствующее питание. Лечение панкреатита наиболее часто, консервативное, с помощью медикаментозных средств, выстраивается правильное питание, диета, применяют таблетки для устранения боли и нормализации функций поджелудочной. Чем раньше начато лечение тем более благоприятный прогноз для больного.
Чаще всего признаки обострения панкреатита встречаются у пожилых женщин. У женщин после 30 лет, часто диагностируют острый панкреатит. Мужчины болеют нередко, по причине злоупотребления алкоголем. Острое воспаление поджелудочной железы протекает очень ярко, с выраженным воспалительным процессом.
По данным медицины только менее 30% больных, взрослых и детей, попадают на операционный стол к хирургу, при условии соблюдения всех рекомендаций врача и ранее принятых мер экстренной медицинской помощи.
При терапии острого панкреатита важно экстренно принять меры по максимальной разгрузке, вплоть до голодания, назначения специальных лекарств антиферментной терапии, отдых и постельный режим.
Лечение направлено на блокировку разрушения больного органа, остановку некроза тканей. В зависимости от степени поражения, выбирается та или иная терапия. Если не лечить, не соблюдать рекомендаций врача, не соблюдать диету и голод на первых этапах, то все это может привести к печальным последствиям, развивается фиброз (обызвествление органа), железа атрофируется.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Наиболее частые панкреатит проявляется как прежде всего боль, ее ощущают больше 70% всех заболевших:
- У больше чем у половины больных 50%, снижается масса тела.
- У 15 % отмечается быстрая утомляемость, частый понос (диарея).
- Около 2 % больных чувствуют сильную тошноту, но рвота, не приносит должного облегчения,
Часто присутствуют опоясывающие боли в области желудка. У большинства больных в хронической форме, развивается сахарный диабет и желтуха.
Симптомы острого живота при пальпации
Живот вздут и выражено, болезнен в области поджелудочной железы и желчного пузыря, большая кожная чувствительность, может образовываться выпот в брюшной области. При проведении диагноза важно учитывать все симптомы и другие методы диагностики в частности проведения биохимического анализа крови. Болезнь может быть отягощена другими заболеваниями пищеварительного тракта, здесь важно пройти всестороннее обследование у врача.
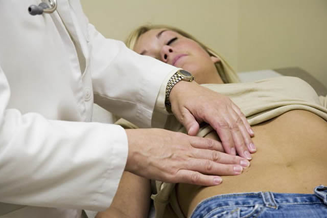
При проведении пальпации обнаруживаются признаки отсутствия сокращений желудка (парез), вздутие кишечника. Напряжение мышц может на начальном этапе не определяться и в запущенном случае есть признаки раздражения брюшной полости и органов расположенных рядом.
Зона для пальпации есть зона большой кривизны желудка и поперечно-ободочная кишка. Прощупывание делают вдоль оси железы, по горизонтальной линии, которую на глаз проводят выше на толщину пальца от большой кривизны желудка.
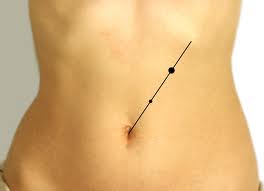
В нормальном состоянии поджелудочная железа при пальпации прощупывается редко, больной не чувствует болей. Лишь только у приблизительно одного процента мужчин при глубокой пальпации прощупывается поджелудочная железа, у женщин около четырех процентов.
Возможны случаи, когда при глубокой пальпации из-за очень болезненной чувствительности органа при острой форме ставят диагноз: язвы желудка с перфорацией или язва двенадцатиперстной кишки. Диагностике сильно мешает то, что брюшина при панкреатите сильно напряжена у больного, что не позволяет качественно выполнить пальпацию.
При хроническом воспалении уже у 50% больных можно выполнить эту процедуру, более, менее спокойно. Только при обострении болезни ее можно прощупать, в стадии ремиссии она прощупывается не так хорошо. Обычно она увеличена в размерах.
Проводят процедуру только строго на голодный желудок. Больного просят сделать глубокий выдох, а затем кончиками пальцев полусогнутых медленно водят в область брюшины, если железа не прощупывается и больной не чувствует боли то это хороший признак. Железа при этом неподвижна, не увеличена и в форме цилиндра с небольшим радиусом.
Если больной орган мягкий, мнется или наоборот сильно упругий то может быть оттек.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Боль при этом может отдавать в спину. При наклоне вперед боль только усилиться.
Положите больного на спину а затем левый бок, если боль утихает то это свидетельствует о панкреатите.
Очень опасно появления гноя в острой форме, флегмона сальниковой сумки, воспаление брюшины (перитонит), появление эрозий и язв в пищеварительной системе.
Признаки хронического панкреатита, могут носит схожий характер с острым панкреатитом, но все же носят мягкий характер, более длительный, пациент жалуется на тупые ноющие боли.
Особенно ярко эти симптомы проявляются наличия сопутствующий болезней пищеварительного тракта, таких как, например, холецистит, наличие камней в желчных протоках, метеоризме, вздутие кишечника, дисбактериоз и ряда других заболеваний. Эти недуги могут провоцировать болезнь, переводя его в хроническую стадию.
Основываясь на разнообразных симптоматических комплексов можно выделить несколько характерных признаков при хроническом панкреатите.
Признаки хронического панкреатита:
- Болевой синдром – для этого вида характерно боевые признаки, как правило, после еды или спиртных напитков, неприятные ощущения постоянны в верхней половине живота.
- Бессимптомный (латентная стадия) – болезнь может длиться годами потихоньку разрушая поджелудочную, пациент почти не чувствует неприятных ощущений или все сводится простому дискомфорту которому дают разные простые причины, например переедание.
- Псевдоопухолевый вид – редкий встречается, по всем признакам похож на рак. Признаки рака поджелудочной - это желтушность тела и склер глаза. Поражается головка поджелудочной железы. Она увеличивается в размерах из-за замещения ее фиброзной тканью.
- Диспепсический выражается расстройством кишечника (диспепсией), понос или запор, вздутие, беспричинная потеря веса.
Лечение хронического панкреатита, начинается с индивидуального подхода к пациенту, на базе проведенных анализов и исследований симптомов и жалоб пациента. Лечение должно быть комплексным основанном на медикаментозном лечении, диете и здоровом образе жизни, отказа от вредных привычек и в частности от алкоголя.
Режим диетического питания важно продлить не менее 3 недель. Запрещены всякие газированный напитки, кофе и чай. В тяжелых случаях назначают трехдневное голодание и внутривенное питание белковые гидрализаты и жировые эмульсии, пациентов размещают в палатах реанимации.
После налаживания стабильных гемодинамических показателей, предотвращения развития осложнений можно говорить что самое худшее для больного позади. Когда ситуация выходит из под контроля, могут назначить хирургическое вмешательство, операцию с помощью лапароскопии, дренажирования. Когда болезнь осложнена инфекционными процессами, назначают антибиотики.
Препараты при лечении панкреатита
Широко в лечении панкреатита применяют противовоспалительные препараты и таблетки:
- папаверина гидрохлорид,
- но-шпа,
- феникаберан
- Для обезболивания:
- атропин,
- метацин,
- хлорозил.
Подкожно: платифиллина гидротартрат или гастроцепин внутрь.
Также кроме ферментных препаратов:
- креон,
- панцитрат,
- фестал,
- дигестал, в терапии применяют другие лекарства.
Для снижения активности панкреатических ферментовназначают калликреин-протеазные ингибиторы, входящие в состав «литических» смесей:
- «Трасилол» (50-100 тысяч ЕД.);
- «Контрикал» (20-40 тысяч ЕД.);
- «Гордокс» (50-100 тысяч ЕД.).
Препараты кальция, желчегонные средства, седативные лекарства, обволакивающие препараты. Прием некоторых препаратов может продолжаться в течение всей жизни. При лечении важно соблюдать диету, отказаться от спиртного и курения, вести здоровый образ жизни.
Алкогольный панкреатит
Признаки алкогольного панкреатита больше выражены сразу после приема острой или кислой еды, например, поедания кислых фруктов, неспелых овощей и т.п. Хотя в большинстве, симптомы не имеют каких-либо специфических признаков. Клинический проявления похожи с другими воспалениями, вызванных не по причине алкогольной зависимости. Лечение заключается в отказе от спиртного, прогноз заболевания неблагоприятный, даже у людей полностью отказавшихся от алкоголя проживших 10 лет и более-менее половины у которых диагностировали алкогольную форму.
В начале болезни может быть запор, с патологии оттока сока желчи (гипомоторной дискинезией желчных протоков) и нарушение движения каловых масс в толстой кишке (двигательной функции толстого кишечника). Далее может присоединяться понос со сменой на запор и обратно. Налицо полный срыв нормального пищеварения. Диарея - типичный в основном признак алкогольного панкреатита. Алкоголь хронической формы приводит к нарушению свободного оттока жидкости в поджелудочной, токсическое поражение продуктами распада спирта, этанола. Это ведет к необратимым процессам в внутри самой железе, поражению ее тканей. Алкоголь убийца поджелудочной железы.
Алкоголь можно считать одной из главных причин, когда проявляются симптомы у мужчин. Алкоголь отравляет организм своими химическими продуктами метаболитами. В результате чего в поджелудочной возрастает формирование (секреция) протеинов, в печени выработка желчи в желудке хлористоводородной кислоты. При повышенной выработке желудочной кислоты в двенадцатиперстной кишке повышается выработка гормона холецистокинин в десять раз.
Все это нарушает нормальное пищеварение, образуются закупорки и осадки, что в свою очередь затрудняет нормальный отток сока поджелудочной в двенадцатиперстную кишку. В протоках увеличивается давление, активные, агрессивные ферменты ее (фосфолипаза, пепсин, эластазин, химотрипсиновый агент) проникают в клетки самого органа.
Это приводит к разрушению самой железы в результате переваривания самой железы и отмирание клеток, так как переваривать им там больше нечего. Такой действие носит название некроз тканей. Уничтожение клеток приводит к выбросу серотонина сужающего сосуды и так воспаление усугубляется еще больше.
Наличие таких процессов очень опасно для жизни и требует немедленного вмешательство врача, самостоятельно застопорить это невозможно. На ранних стадиях признаки могут, похожи на симптомы желчной колики:
- рвота желчью
- боли в правом боку, отдавая в спину.
Холангиогенный панкреатит
При холангиогенном - это воспаление поджелудочной железы, вызванное наличием камней в желчных протоках. Симптомы холангиогенного обнаруживаются уже после еды, когда нужно вырабатывать ферменты для ее переваривания, особенно желчегонные. Выработка желчегонных ферментов нужна для переваривания жирных кислот в виде жареных продуктов, для переработки белка, кислот: алкалоиды, сангвинарин, протопин, эфирные масла. Лечение проводят с помощью операции на желчных протоках, так называемую холецистэктомию.
Болезни холецистит и панкреатит имеют похожие симптомы. Заболевания могут провоцировать друг друга из близко расположения органов и взаимосвязи их функций друг на друга. Иногда эти болезни объединяют в одно название холецистопанкреатит. Причины у этих болезней похожи и может получиться, что холецистит провоцирует воспаление поджелудочной жедлезы и наоборот. Например, при попадании секрета в желчный проток вызывает воспаление желчный пузырь. Наличие холецистита, часто приводит болезнь в хроническую форму. Лечение должно быть направлено на во становление нормальной работы этих органов, оздоровления "дуэта".
Реактивный панкреатит
Реактивный панкреатит и его признаки вызваны, прежде всего, в нарушении питании, в злоупотреблении нездоровой и некачественной пищи, сопутствующих болезнях пищеварительного тракта:
- холецистит,
- камни в желчном пузыре
- гастриты всех форм
- вредные привычки, алкоголь, курение
- питание фаст-фудами
- самолечение и не контролируемый прием мед. препаратов
Признаки похожи на острый панкреатит и развиваются также быстро. Обычно это продукты питания и напитки оказывающие раздражающее действие на железу. Большинство заболевших реактивным панкреатитом - это дети, а также взрослых злоупотреблявших алкоголем.


