
Панкреатит у детей причины
Панкреатит – это воспаление поджелудочной железы, которая активно участвует в пищеварительном процессе детей выработкой инсулина и секрета поджелудочной железы, пищеварительного фермента.
Панкреатит опасное заболевание, может протекать в скрытой форме, не проявляясь выраженными симптомами у детей. Часто панкреатит может маскироваться под другие заболевания пищеварительного тракта, что ставит на первый план точную диагностику панкреатита у детей.
Заболевание особо представляет угрозу для жизни малыша в острой форме болезни.
По данным статистики панкреатит встречается чаще у детей в городских условиях чем в сельской местности, что возможно обусловлено загрязнений окружающей среды больше в городских условиях. Заболевание встречается приблизительно у каждого двадцатого жителя планеты.
Причины развития могут быть разнообразны, но все их можно соединить в схожие группы.
Первая причина панкреатита в патологии самой поджелудочной железы
Первая причина панкреатита у детей - это нарушение оттока панкреатического сока из поджелудочной железы. Основные причины этого явления может быть нарушение протоков самой железы от рождения, дисфункция самой железы, сдавливание протоков в следствие образование камней, что приводит к повышению интрадуоденального давления. Примерно у сорока процентов детей может наблюдаться при этом заболевание самой двенадцатиперстной кишки, куда поступает пищеварительные ферменты. Примерно у половины детей выявлены нарушения желчевыводящих путей.
Вторая причина – высокая активность ферментов самой железы
Высокая активность панкреатического сока выделяемого самой железой может, приводит к разрушению органа. Больше всего это связано с неправильным режимом питания, наследственными факторами патологии преждевременной активности самой поджелудочной железы.
Инфекционные заболевания
Панкреатит ребенка может развиться как осложнение или последствия перенесенного инфекционного заболевания ребенка. Это может быть:
- сальмонеллез,
- инфекционный мононуклеоз
- вирус гепатита,
- вирус эпидемического паротита,
- энтеровирусы,
- цитомегаловирусы,
- герпесвирусы,
- микоплазменная инфекции,
- другие болезни
Гельминты в развитии панкреатита у ребенка
Отдельно нужно отметить в формирование воспаления и прогрессирования панкреатита, это гельминты (глисты). Суда относят гельминтозы:
- описторхоз,
- стронгилоидоз,
- аскаридоз и другие глисты обитающие в пищеварительном тракте человека.

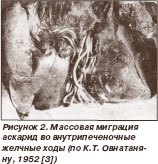
рис 1, 2
Аскаридозный панкреатит развивается вследствие блокирования оттока панкреатического секрета из-за инвазии паразитов в фатеров сосок и общий желчный проток (86,0 %), в панкреатический проток (7,0 %), одновременно в желчный и панкреатический протоки (7,0 %) (рис. 1, 2) . Возможна закупорка протоков скоплениями яиц аскарид.
Еще одна причина острого панкреатита при аскаридозе — желчнокаменная болезнь, которая часто формируется вследствие нарушения оттока желчи, изменения ее биохимического состава и воспалительных изменений желчных путей.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Кроме того, при развитии билиарной патологии и острого панкреатита наблюдаются:
- прямое повреждение слизистой желчных и вирсунгова протоков гельминтом;
- аллергическая реакция со стороны хозяина на личинки, яйца и половозрелых гельминтов;
- раздражение нервных окончаний слизистой оболочки и стимуляция патологических рефлексов, выделение нейропептидов;
- воспаление слизистой оболочки (высвобождение протеолитических ферментов, гиалуронидазы);
- нарушение процессов пищеварения и всасывания; развитие дисбиоза кишечника; формирование гиповитаминозов и гипоферментоза (снижение продукции панкреатических и тонкокишечных ферментов);
- усугубление местной и общей иммуносупрессии (метаболиты паразитов обладают иммуносупрессивным действием);
- формирование эндогенной интоксикации; задержка роста и развития ребенка, часто с потерей массы тела.
Патоморфология
Характерны изменения поджелудочной железы, типичные для отечного, реже — для некротизирующего острого панкреатита ; при длительном нелеченом аскаридозе описывают формирование абсцесса поджелудочной железы. Обнаруживают также гнойный холангит, абсцессы печени, гнезда аскарид в печени, конкременты в желчном пузыре и желчных протоках.
Симптомы
Характерны типичные для острого панкреатита клинические проявления. Тяжесть панкреатита зависит от локализации паразитов. Если произошла инвазия только в панкреатический проток, то острый панкреатит обычно протекает легко. В случае инвазии и в панкреатический, и в желчные п ротоки одновременно с блокадой фатерова соска развивается тяжелый, часто осложненный острого панкреатита (в 20,0 % случаев) с возможным летальным исходом (летальность до 13,0 %).
Редко поражение поджелудочной железы протекает в виде хронического панкреатита, что обусловлено повторной инвазией паразитов в холедох и/или вирсунгов проток или аллергическим фактором. В последнем случае хронический панкреатит персистирует и рецидивирует даже после излечения аскаридоза .
Следует учитывать, что, кроме клинических проявлений со стороны желчных путей (желтуха, холангит) и поджелудочной железы , как правило, имеют место также жалобы, обусловленные поражением тонкой кишки, органов дыхания, различная аллергическая симптоматика, жалобы, обусловленные частичной, реже полной кишечной непроходимостью из-за обструкции пищеварительного тракта скоплениями аскарид.
Диагностика
Проводят микроскопию кала на яйца гельминта, а также серологические тесты (определение антител к A.lumbricoides). Однако данные серологических методов неспецифичны и применяются чаще в эпидемиологических исследованиях.
Для доказательства того, что панкреатит вызван аскаридозом, необходимо выполнение сонографии и/или эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). На сонограммах паразиты визуализируются в холедохе и/или желчном пузыре как длинные узкие эхогенные тела, не дающие акустической тени, с продольным просветом внутри. Иногда определяется множество параллельно расположенных паразитов в расширенном общем желчном и/или панкреатическом протоках. В холедохе аскариды визуализируются у 86,0–91,0 % больных с билиарным аскаридозом и у половины пациентов с проявлениями панкреатита (рис. 3).
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
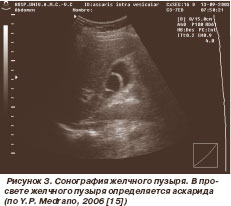
рис. 3
Эндоскопия позволяет увидеть паразитов в двенадцатиперстной кишке или в устье фатерова соска у 75,0 % больных с билиарными и панкреатическими проявлениями заболевания. Паразиты хорошо визуализируются при ЭРХПГ (рис. 4, 5). Следует учитывать, что даже при массивной инвазии аскариды при эндоскопии и ЭРХПГ визуализируются далеко не во всех случаях. Это объясняют тем, что большинство аскарид «уходят» из протоков в течение 24 часов после начала симптомов со стороны желчных протоков и/или поджелудочной железы.
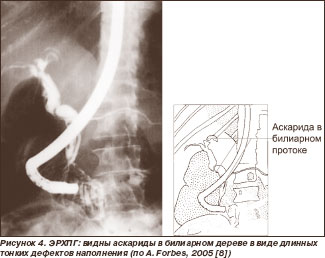
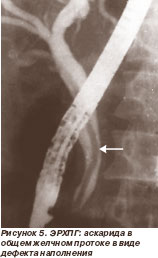
Лечение
Необходимо назначение антигельминтных средств. В настоящее время наилучшим препаратом для лечения целого ряда паразитарных инвазий, в том числе аскаридоза, является антигельминтик широкого спектра из группы бензимидазола — Вормил (альбендазол). Вормил имеет широкий спектр антигельминтной активности и является единственным препаратом, влияющим и на яйца, и на личинки, и на взрослых особей гельминтов, то есть на все стадии их развития.
Высокая терапевтическая активность и широкий спектр действия Вормила обеспечиваются двойным механизмом действия:
— угнетение синтеза белка тубулина, что приводит к нарушению цитоскелета паразита;
— угнетение фумаратгидратазы (основного фермента в цикле Креббса паразита), в результате чего нарушаются процессы синтеза и усвоения глюкозы.
Так как оба механизма приводят к гибели паразита, то дополнительные процедуры (голодание, слабительные средства, клизмы) при лечении Вормилом не нужн ы.
Системное действие Вормила связано с его активным метаболитом — сульфоксидом альбендазола, который образуется в печени. Именно этот метаболит ингибирует полимеризацию β-глобулина паразита, что и способствует реализации двух указанных выше эффектов.
Высокая клиническая эффективность Вормила объясняется еще и тем, что он имеет наибольшую среди антигельминтных препаратов биодоступность — до 30,0 %. Так, при лечении аскаридоза эффективность Вормила достигает 100,0 %, причем достаточно однократного приема препарата. Вормил является перспективным средством лечения при микст-инвазиях, когда у пациентов имеет место инвазия двумя и более паразитами.
Вормил обеспечивает не только высокую эффективность лечения гельминтозов, но и не вызывает при этом дезадаптационных реакций организма хозяина, которые характерны для других антигельминтных препаратов (усиление гиперемии в типичных локализациях, развитие разлитой гиперемии по типу токсикодермии, крапивницы, отека Квинке).
После лечения Вормилом не возникают рецидивы, маловероятна реинвазия. Вормил может применяться также для предупреждения развития паразитарных заболеваний, то есть его используют для профилактического лечения.
Высокая эффективность Вормила доказана и при лечении панкреатического аскаридоза. В этих случаях применение Вормила сочетают с эндоскопическим лечением. Результатом такой комбинации является полное излечение и отсутствие реинвазий, по крайней мере, в течение года.
Одновременно со специфическим лечением больным назначают обильное питье и диету, включающую пектинсодержащие продукты в качестве естественных энтеросорбентов (рисовый отвар, морковно-яблочную смесь, черничный кисель и др.), ограничивают потребление сахара, крепких мясных бульонов, острых и соленых блюд.
При наличии синдромов мальдигестии и мальабсорбции назначают ферментные препараты (креон), но перед их применением следует провести деконтаминацию кишечника (коррекцию состава кишечной флоры). То есть перед назначением креона необходимо провести терапию кишечными антисептиками (интетрикс и др.), пребиотиками (например, дуфалак), эубиотиками (Лактовит форте).
Для извлечения паразитов из устья фатерова соска, общего желчного и панкреатического протоков используют эндоскопические методы, например извлечение паразита специальными щипцами (рис. 6), корзинкой Дорнье, введение эндопротеза в протоки, их баллонную дилатацию.
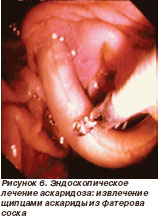
рис. 6
Проведение эндоскопической папиллосфинктеротомии не рекомендуют в связи с тем, что ее следствием может быть зияние фатерова соска, которое облегчает реинвазию паразитов в желчные и панкреатический протоки. После эндоскопического извлечения паразита рекомендуют устанавливать назобилиарный катетер для профилактики (лечения) бактериального холангита.
Перед проведением эндоскопических манипуляций на фатеровом соске и после них целесообразно проводить двухнедельные курсы лечения дуспаталином, так как он является спазмолитиком, действующим селективно на сфинктер Одди. Несмотря на эндоскопическое лечение, в ряде случаев сохраняется абдоминальная боль и возможность развития геморрагического панкреатита. В этих случаях прибегают к хирургическому вмешательству для извлечения паразита из желчных и панкреатического протоков].
Другие причины развития панкреатита
Панкреатита у ребенка может развиться по причине травмы поджелудочной, болезней соединительной ткани:
- красная волчанка;
- системная склеродермия;
- диффузный фасциит;
- дерматомиозит (полимиозит)
- другие системные болезни соединительной ткани
Далее можно назвать различные гормональные заболевания больных панкреатитом малышей: гиперлипидемии, гиперпаратиреоз, гиперкальцемия различного происхождения, гипотиреоз. Хроническая почечная недостаточность, муковисцидоз.
Муковисцидоз
Фиброз при муковисцидозе связан в значительной степени с особенностями функции фибробластов и имеет генетическое отклонение, хотя фактор патологии оттока из поджелудочной железы также имеет существенное значение. Нет однозначного мнения относительно развития панкреатита при муковисцидозе. Нарушения микроциркуляции могут быть и по причине и аллергических болезней, злоупотребление пищи содержащей ксенобиотики, вредные организму вещества: пестициды, нитраты, лекарственные медикаменты. Токсические вещества лекарств, пагубно влияющие на поджелудочную железу:
- цитостатики,
- фуросемид,
- кортикостероиды,
- сульфаниламиды,
- метронидазол,
- нестероидные противовоспалительные препараты и др.
Также может быть последствия перенесенных других заболеваний или панкреатит вызванный другими болезнями. Особенно это относится при реактивном панкреатите у детей. Данное заболевание встречается наиболее часто в педиатрии. Например, по данным врачей от 5 до 25% детей страдают панкреатитом обусловленный другими заболеваниями пищеварительного такта.
Диагностика для ребенка
В практике врача обычно выделяют 4 диагноза панкреатита – это:
- острый панкреатит ,
- хронический рецидивирующий панкреатит,
- хронический латентный панкреатит у ребенка,
- реактивный панкреатит или вторичные панкреатиты.
Наиболее проще диагностировать первые два типа панкреатита, более затруднено диагностика хронического латентного панкреатита у малыша и реактивного.
В диагностике панкреатита у ребенка наиболее часто используют УЗИ обнаружение уплотнения паренхимы поджелудочной железы или ее разнородность, особенно при недостаточности симптомов панкреатита, что бы поставить диагноз. В любом случае диагноз ставиться по данным всех клинических данных и лабораторных анализов. Суда можно включить и пальпацию железы.
Назначают общий анализ крови, где уровень лейкоцитов может быть немного повышен, высокое СОЭ. В биохимическом анализе крови увеличены уровни ферментов поджелудочной железы: липаза, трипсина, амилаза, отмечают гипергликемию.
Для оценки экзокринной секреции поджелудочной железы назначается копрограмма и липидограмма кала, установление активности эластазы-1 в стуле.
Наличие у ребенка стеатореи и креатореи является патогномоничным симптомом хронического панкреатита.
Обзорная рентгенография органов брюшной полости выявляет изменения в органах пищеварительного тракта, наличие конкрементов.
При надобности выполняются КТ и МРТ брюшной полости.
Важно отличать симптомы и похожесть клинической картины панкреатита от язвенной болезни желудка и двенадцатиперстной кишки, острого холецистита, желчной или почечной колики, острой кишечной непроходимостью детей и острым аппендицитом.
Симптомы панкреатита у детей
Главные симптомы - это жалоба на боль в животе. Боль обычно носит резкий опоясывающий характер, больше всего отдает в верхнюю часть живота, возле пупка ребенка, может иррадировать в левое плечо или ягодицу. Симптомы у детей больных панкреатитом проявляются сразу после приема острой, жареной и жирной и копченой пищи, что вызывает нагрузку на поджелудочную железу, которая и так воспалена. Дети стараются уменьшить боль принимая несвойственные позы, лежа на животе или поджав колени к животу на боку.Ребенка может начаться тошнота и рвота, которая не приносит облегчение, такое состояние может длиться долго. Отмечается приступы изжоги, отрыжка, запор, вздутие живота, потеря аппетита, тяжесть в животе. Температура у детей, как правило не повышается однако может колебаться в пределах 37 С градусов. Токсины и ферменты поджелудочной железы разрушают организм не подпадая по назначению в кишечник, вызывая симптомы головокружения, головной боли, слабости в теле.
Лечение
Лечение панкреатита направлено на устранение причин заболевания, снятие болевого синдрома и обеспечение функционального покоя поджелудочной железы.
Дети с панкреатитом в острой фазе должны проходить лечение только в стационарных условиях, соблюдая строгий постельный режим. В первые 1 – 2 дня больному назначается «голодная пауза», предполагающая лишь обильное питье (щелочная минеральная вода) с парентеральным введением раствора глюкозы.
При тяжелом течении по показаниям возможно введение дезинтоксикационных и плазмозамещающих растворов. Затем, после стихания острой симптоматики, ребенку назначают щадящую диету.
Медикаментозная терапия панкреатита включает назначение анальгезирующих и спазмолитических препаратов для купирования болевого синдрома; препаратов, снижающих секрецию (фамотидин, пирензипин); ферментных препаратов (панкреатин); в случае тяжелого течения панкреатита – ингибиторов протеаз (пентоксил, трасилол). Комплексная терапия панкреатита может включать прием антибиотиков, кортикостероидов, антигистаминов и препаратов для улучшения микроциркуляции (трентал, курантил).
При неэффективности консервативного лечения, прогрессирования деструктивных процессов в поджелудочной железе и развитии панкреонекроза, показано хирургическое лечение, тактика которого определяется глубиной поражения. Это может быть холецистэктомия, некрэктомия, дренирование абсцесса или резекция самой поджелудочной железы.
При легкой форме острого панкреатита у детей прогноз благоприятный. В случае панкреонекроза, гнойного и геморрагического панкреатита – высок риск летальности. На прогноз хронического панкреатита влияет адекватность проведенной терапии и частота возникновения обострений.
Главное в профилактике – правильное рациональное питание, соответствующее возрасту ребенка. Также во избежание развития панкреатита необходимо своевременно лечить возникающие у ребенка заболевания ЖКТ, глистные и инфекционные заболевания.
Прием лекарств следует осуществлять строго по предписанию врача. Дети с панкреатитом в хронической форме должны в обязательном порядке находиться на диспансерном учете педиатра и гастроэнтеролога, проходить курсовую противорецидивную терапию и регулярное санаторно-курортное лечение.
Панкреатит и питание детей 
Диета детям подбирается специалистами, врачами диетологами в соответствии со степенью тяжести панкреатита и возрастом ребёнка. На начальных этапах обострения заболевания врачи прописывают обильное потребление жидкости в значительных объёмах и уменьшают потребление пищи, которая должна быть легко усваиваемой, до минимума. Диета при панкреатите для больного ребенка стоит в том, чтобы вовсе исключить жирные рыбу и мясо, продукты, содержащие в своём составе консерванты, капусту, редис, сладкие газировки и крепкий чай.
Принимать пищу, дети больные панкреатитом, должны до шести раз в день, еда должна быть здоровой. В рацион нужно ввести молочные продукты и крупяные каши, приготовленные на молоке, нежирное мясо (кролик, курица), овощные пюре и яйца. Ни в коем случае не стоит заниматься самолечением. В обязательном порядке необходимо обратиться к врачу.
Под присмотром специалиста можно испробовать и методы народной медицины. Облегчить течение болезни поможет сбор из цветов бессмертника, пустырника и зверобоя.
При хроническом панкреатите применяют многокомпонентные сборы на протяжении 50 дней. В состав одного из таких сборов входят: володушка, спорыш, зубчатка, кора крушины, шалфей, лопух, листья черники, корневище пырея, лист подорожника, льняные зёрна, одуванчик, укроп и зверобой.
В целях профилактики заболевания специалисты рекомендуют:
- правильно, а главное, регулярно питаться. Рацион должен быть сбалансированным, а продукты полезными и богатыми витаминами. В случае с детьми, пищевые привычки стоит вырабатывать с ранних лет, что в дальнейшем позволит избежать возникновения проблем, связанных с пищеварительной системой.
- применение каких - либо медикаментов и оказание помощи должно быть своевременным, чтобы не нанести здоровью малыша ещё больший вред.
Счастливый ребёнок – это, прежде всего здоровый ребёнок, и заботливым родителям стоит помнить об этом всегда.


