Хронический панкреатит
Как известно, панкреатит бывает двух видов: острый и хронический. Хронический панкреатит развивается в случае несвоевременной терапии острой стадии. В большинстве случаев, хроническому воспалению поджелудочной у жителей Российской Федерации и населения стран Западной Европы способствует чрезмерное употребление спиртного.
Конечно, каждый человек имеет персональный порог переносимости алкоголя, однако многие люди часто его превышают.
Хронический панкреатит
Симптомы панкреатита с течением времени только прогрессируют. Характеризуется хронический панкреатит чередованием периода обострения и ремиссии.
Эти интервалы зависят от самоактивации ферментом с дальнейшим разрушением клеток поджелудочной.
Для лечения кроме медикаментов, врачи назначают специальную диету, а также рекомендуют применять методы народной медицины. У 15% людей, страдающих панкреатитом, болезнь протекает бессимптомно.
Обнаружить болезнь можно только на второй стадии, когда появляется эндокринная или экзокринная недостаточность, сопровождающаяся болевыми ощущениями. Чаще всего случаи проявления, встречаются у мужчин и женщин возрастом от 35 до 45 лет.
Общие симптомы следующие:
- Сильно выраженная, постоянная боль. Локализуется под ложечкой, под ребрами, может отдавать в спину. Опоясывающая боль начинается в том случае, если воспаляется вся поджелудочная.
- Снижение веса. Сначала пациент боится, есть, так как после приема пищи появляются болевые ощущения, позже вес снижается в результате развития сахарного диабета.
- Запор, диарея, вздутие живота. Стул при хроническом панкреатите имеет противный запах, в нем видны частицы еды. Сильное напряжение мышц живота и запоры свидетельствуют о начале приступа, заболевший должен знать что делать при начале приступа.
К основным причинам развития хронического формы относятся:
- неграмотная и несвоевременная терапия острой формы болезни;
- болезни почечные и желчевыводящих путей;
язва желудка; - алкоголизм;
- наследственность;
- некоторые инфекционные болезни.
Виды хронического панкреатита
Хронический панкреатит бывает: Кальцифицирующий. Встречается в большинстве случаев и характеризуется появлением конкрементов в тканях и протоках железы.
Обструктивный хронический. Встречается достаточно редко. Такой вид вызван закупориванием главного протока в результате появления рубца и опухоли.
Фиброзно-индуративный хронический. Сопровождается образованием камней в поджелудочной и заменой здоровой клетки на соединительную ткань, что способствует снижению функции железы.
Кистозный панкреатит.Эта разновидность болезни вызвана появлением большого количества новообразований небольших размеров.Стадии развития хронического панкреатита
В зависимости от особенностей течения различают четыре его стадии:
- Бессимптомная (латентная) форма. На данной стадии отсутствуют какие-либо признаки хронического панкреатита, болевых ощущений нет, самочувствие больного обычное.
Болевая форма хронического панкреатита. Пациента начинают беспокоить постоянные боли вверху живота, которые значительно усиливаются во время приступа. - Рецидивирующая стадия (хронический). В период ремиссии ухудшение самочувствия не наблюдается, а в период обострения появляется резкая боль.
Псевдоопухолевая. Редко встречающаяся форма недуга, которая поражает головку поджелудочной. Кроме того, разрастание соединительной ткани приводит к увеличению железы в размерах. - Латентная стадия - очень долгое время может никак себя не проявлять, что значительно осложняет диагностирование болезни. Она является следствием заболеваний желудка, кишечника, развивается из-за продолжительного употребления алкоголя.
Если пациент не придерживается основных правил диетического питания, начинают появляться такие признаки:
- рвота, которая не приносит облегчения;
- тяжесть под ложечкой;
- стул мазеобразной консистенции, который трудно смывается;
- образование газов;
- снижение веса при нормальном аппетите;
- появление синюшности кожи в области пупка а также поясницы;
- повышение количества сахара в крови и прочие нарушения обменных процессов.
Когда хронический панкреатит находится на острой стадии (20% всех случаев), болевые ощущения в подреберье, под ложечкой носят резких характер, могут длиться на протяжении долгого времени. На данной стадии наблюдаются такие признаки:
- снижение аппетита и, следовательно, стремительная потеря в весе;
- нерегулярный стул;
- вздутие живота и газообразование;
- развитие сахарного диабета.
Хронический проявляется волнообразно: сильные обострения сменяются ремиссиями, то есть ослаблением и полным исчезновением признаков. В период приступа начинаются резкие боли в животе, а точнее верхней его части, повышение температуры тела, рвота, тошнота и вздутие.
Анализ крови определяет уровень сахара, а анализ кала – наличие жира. Наблюдается сильное исхудание. Продолжительность ремиссии может быть разной, в этот период симптомы пропадают.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Лечение хронического панкреатита
Когда воспаление обостряется, больному показана срочная госпитализация. Первые дни после приступа пациент может употреблять только не газированную щелочную воду. Затем лечащий врач должен прописать ему строгую диету, которую страдающий панкреатитом обязан соблюдать постоянно.
Из рациона нужно исключить большинство вкусных блюд, а рекомендованную пищу необходимо измельчать и употреблять только в вареном, можно в запеченном виде. Прием пищи следует осуществлять через каждые 3 часа, однако порции должны быть маленькими. Рекомендуется раздельное питание. Диета полностью исключает даже малейшее употребление алкоголя.
Чтобы уменьшить неприятный ощущения, больному могут назначить инъекции папаверина, контрикала, гордокса, трасилола, атропина, ношпы. Также ставят капельницы с антиферментными препаратами, вводят новокаин внутривенно.
Подавить желудочную секрецию можно с помощью циметидина, алмагеля, а также ранитидина. Эти препараты, а также некоторые антибиотики назначает специалист. Если пациент склонен к метеоризму, то есть вздутию, запорам, ему назначаются: панкреатин, мезим, дигестал, панзинорм.
Причины
Что же способно вызвать хронический панкреатит? Основные причины:
- запущенное состояние острого панкреатита;
- употребление спиртного;
- болезни пищеварительной системы и желчевыводящих путей;
- операции органов брюшной полости;
- большое количество жирного мяса в рационе;
- генетическая предрасположенность;
- язва;
- гастрит в хронической форме;
- недостаток жиров и белков в рационе (распространено у населения тропических стран);
- недостаточное количество антиоксидантов в рационе;
- негативное воздействие химических веществ;
- прием некоторых лекарственных препаратов;
- аллергия;
- нарушение кровотока;
- особенности строения органа;
- гормональный сбой.
Последовательные процессы, которые определяют возникновение и течение, панкреатита характеризуются дегенерацией, склерозом, ослаблением функциональной части органа (экзокринной паренхимы). Кроме того, изменяются протоки, а в поджелудочной происходит кальцификация.
Из некальцифицирующей формы постепенно развивается кальцифицирующая. Исследования показали, что причиной ее созревания, в первую очередь, является недостаточное содержание антиоксидантов в принимаемой людьми пище.
Ведь такие антиоксидантные вещества, как медь, селен, цинк препятствуют негативному воздействию на клетки пищевых токсических веществ (циагенов). У пациентов, страдающих болезнью, в протоках органа образуются обызвествленные конкременты (камни).
Причиной панкреатита может стать и генетическая предрасположенность.
Ученые разных стран провели исследования и описали потомственную склонность к хроническому заболеванию поджелудочной железы в различных семьях. Они обнаружили, что наследственная форма развивается у детей, достигших возраста 10 лет. И девочки, и мальчики могут страдать в равной мере. Болезнь может унаследовать ребенок, если хоть один из родителей страдает этим заболеванием. Больные дети склонны к развитию опухоли поджелудочной.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Опасность и осложнения после лечения
Опасен тем, что при несвоевременном его лечении возможно развитие серьезных местных и системных осложнений. Нарушенное всасывание и расщепление питательных веществ приводит к общим осложнениям.
Локальные осложнения встречаются не так часто. К ним относятся:
Желтуха.
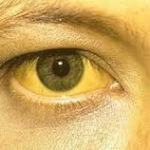
Развивается в результате того, что происходит вдавление желчного протока. Сдавливание этого протока может произойти в месте, где он проходит через железу, но на него может воздействовать ошибочная киста.
Тромбоз селезеночной вены.